DEFINICIÓN
As úlceras isquémicas son lesións que aparecen como consecuencia dun déficit de achega sanguínea e procesos isquémicos crónicos, e a obstrución arteriosclerótica (arteriopatía periférica en fases avanzadas que provoca unha isquemia crítica da extremidade) é a causa máis importante dos procesos obstrutivos arteriais da extremidade inferior.
EPIDEMIOLOXIA
A incidencia de úlcera arterial está estreitamente ligada coa epidemioloxía da arteriopatía periférica (1-9 %), cuxa evolución a isquemia crítica da extremidade (ICE) en cinco anos se sitúa arredor do 5-10%.
A incidencia da isquemia crítica é de 220 novos casos por cada millón. Espérase que se produzan arredor de 500 e 1.000 novos casos por millón de ICE en Europa e América do Norte.
ETIOPATOXENESE
A causa principal da isquemia crítica da extremidade e, polo tanto, de pacientes que poden presentar úlcera isquémica, é a arteriosclerose. Por iso os factores de risco que hai que considerar son os da arteriopatía periférica ou enfermidade arterial periférica (EAP).
En resumo, prodúcese unha diminución da presión parcial de osíxeno tisular causada por unha obstrución arterial, xa sexa de etioloxía dexenerativa (arteriosclerosa) ou inflamatoria (arterite).
Con todo, a fisiopatoloxía é complexa e moi diferente en ambos os casos, de modo que, a diferenza da úlcera de etioloxía hipertensiva arterial e da arterítica, non se observan alteracións morfolóxicas na arteríola e no capilar, senón que inicialmente estas son de tipo funcional ou adaptativa.
Factores de risco da EAP
• Raza: maior prevalencia en raza negra.
• Sexo: maior en homes ca nas mulleres, especialmente nos grupos de menor idade.
• Idade: a prevalencia e incidencia aumentan a medida que avanza a idade.
• Tabaquismo: deixar de fumar asóciase cunha redución da incidencia de claudicación
intermitente como manifestación clínica da EAP sintomática (véxase máis adiante).
• Diabetes mellitus.
• Hipertensión arterial.
• Dislipemia.
• Marcadores inflamatorios: incidencia maior nos que presentan unha maior concentración
de PCR basal.
• Hiperviscosidade e estados de hipercoagulabilidade: o aumento de concentracións plasmáticas de fibrinóxeno asociouse coa EAP e supón un preditor de mal prognóstico
tanto a hiperviscosidade como a hipercoagulabilidade.
• Hiperhomocisteinemia: describiuse elevada en máis do 30% dos pacientes con EAP.
• Insuficiencia renal crónica: podería ser de carácter causal.
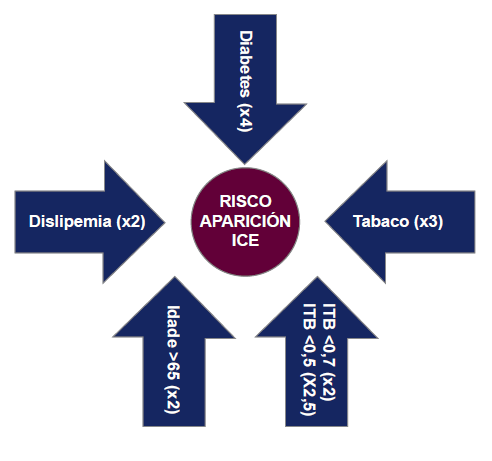
A magnitude do risco dos distintos factores de risco sobre o desenvolvemento de isquemia crítica en pacientes con EAP é variable e aparece representada no seguinte esquema.
A alteración fisiopatolóxica afecta a dous niveis: a macrocirculación e a microcirculación distal. Na afectación da macrocirculación prodúcense lesións arteriais tales como estenose e/ou obstrucións dos vasos principais que finalmente superan os mecanismos compensadores (por exemplo, o desenvolvemento de colaterais arteriais) e provocan unha diminución da presión de perfusión distal á lesión que fai insuficiente a achega de osíxeno e nutrientes necesarios para a viabilidade tisular. Prodúcese entón unha lesión da microcirculación.Por unha banda, hai unha alteración do control neuróxeno microvascular e alteracións hemorreolóxicas que provocan un aumento da permeabilidade capilar e edema tisular como consecuencia da alteración dos mecanismos de autorregulación.
Tamén se alteran os mecanismos de defensa, co que se produce activación leucocitaria, plaquetaria e alteracións endoteliais que provocan a liberación de radicais libres de osíxeno, mediadores da inflamación e encimas proteolíticos que provocan e perpetúan a lesión capilar e tisular.