No que se refire á prevención das lesións cutáneas neoplásicas, teremos que diferenciar a prevención primaria (evitación de factores de risco de desenvolvemento de neoplasias cutáneas) e a prevención secundaria (detección precoz das neoplasias xa desenvolvidas).
PREVENCIÓN PRIMARIA
Neoplasias cutáneas primarias
O factor canceríxeno máis importante relacionado co fluxo de desenvolvemento de melanoma e cancro cutáneo non melanoma (principalmente carcinoma basocelular e espinocelular) é a exposición á radiación ultravioleta. A exposición crónica acumulativa ao longo da vida parece o factor máis importante no desenvolvemento do cancro cutáneo non melanoma, é por esta razón que aparece principalmente en persoas de idade avanzada con pel clara e signos de fotoenvellecemento. Pola contra, o risco de melanoma parece relacionarse principalmente con episodios agudos de fotoexposición (“baños de sol”) e queimaduras secundarias. Especialmente importante é a fotoprotección durante a infancia, xa que as queimaduras solares durante esta idade parecen ser as que confiren un risco maior para o desenvolvemento do melanoma. Poderiamos resumir as medidas básicas de fotoprotección nas seguintes:
• Evite a exposición solar entre as 12 e as 16 horas.
• Expóñase progresivamente ao sol e evite totalmente as queimaduras solares. Para este respecto é conveniente utilizar fotoprotectores con factor de protección solar (FPS) máis alto nas primeiras exposicións. Con todo, debe lembrar que non se debe utilizar o fotoprotector para prolongar unha exposición solar máis aló do razoable.
• Utilice un fotoprotector cun factor de protección adecuado ao seu tipo de pel. Recomendamos un fotoprotector cun factor de protección polo menos de 30. A forma de presentación (spray, leite, crema, xel...) dependerá do tipo de pel e a extensión da zona que se quere protexer. Non utilice fotoprotectores abertos desde o ano anterior.
• Aplique o fotoprotector 30 minutos antes da exposición solar, de forma uniforme e xenerosa (2 mg/cm2), e replíqueo de forma frecuente, polo menos cada 2 horas, e despois do baño e sudación, posto que os produtos difiren no grao de resistencia á auga. Extreme a precaución en zonas máis expostas (cara, calva, pescozo, ombreiros, empeñas...).
• Non expoña ao sol aos bebés. Protexa os nenos con camiseta, gorra e lentes de sol. Comece a usar fotoprotectores a partir dos 6 meses e procure que vaian tendo unha exposición solar moderada. Ensine os nenos a protexerse do sol desde moi pequenos.
• Use un fotoprotector se realiza actividades a grande altitude, como escalar ou esquiar. A maior altitude existe menos atmosfera para absorber a radiación solar, polo tanto o risco de queimadura é maior.
• Teña coidado coas superficies reflectoras. A area, neve e a auga poden reflectir máis da metade dos raios solares sobre a súa pel. Sentar na sombra non garante a protección para evitar unha queimadura solar.
• Non esqueza usar o seu fotoprotector en días cubertos Os raios solares son tan perigosos para a súa pel os días nubrados e cubertos coma nos solleiros.
• Protexa os ollos con lentes de sol homologadas con protección 100% UV e azul visible.
• Evite as salas de bronceado. A luz UV emitida nas salas de solario causa queimaduras e envellecemento prematuro, e aumenta o risco de desenvolver cancro de pel.
• As persoas con elevado risco de padecer cancro de pel (traballadores ao aire libre, especialmente de pel clara, e persoas que xa tiveron cancro de pel), deben aplicarse o fotoprotector diariamente.
Neoplasias cutáneas secundarias
En canto ás neoplasias cutáneas secundarias (metastásicas e por contigüidade), a prevención primaria pasa evidentemente pola evitación de factores de risco dos tumores primarios, e polo tanto excede claramente o ámbito desta guía. Brevemente poderiamos mencionar a importancia da evitación de canceríxenos ben coñecidos como o tabaco (canceríxeno recoñecido en cancro de pulmón, cabeza e pescozo, estómago, fígado, páncreas, ril, vexiga e leucemias); o alcol (incrementa o risco de cancro de cabeza e pescozo, recto, fígado e mama) ou a infección por VPH (principal canceríxeno en cancro de pescozo de útero, e tamén relacionado con carcinoma escamoso de cabeza e pescozo, cancro anorrectal e pene en homes e algúns tipos de cancro cutáneo como o carcinoma verrucoso). Outras recomendacións xerais referentes ao estilo de vida que parecen reducir o risco xeral de neoplasias son:
• Exercicio físico regular.
• Manter un peso adecuado.
• Unha dieta rica en froitas, vexetais e fibras, e baixa en graxas saturadas.
• Evitar infeccións de transmisión sexual.
• Evitar canceríxenos químicos coñecidos: alcol, tabaco, exposición a radiación ultravioleta etc.
Lesións cutáneas non tumorais asociadas aotratamento antineoplásico
Na radiodermite, desde o punto de vista preventivo, é recomendable unha serie de medidas xerais de coidado dermatolóxico en pacientes sometidos a radioterapia16:
• Manter a zona irradiada limpa e seca.
• Lavar a zona con auga morna e xabóns suaves.
• Aplicar regularmente emolientes de base acuosa, libres de perfumes e lanolina.
• Evitar axentes irritantes como perfumes ou locións de base alcohólica.
• Usar pezas de roupa folgadas para evitar dano por fricción.
• Evitar o uso de produtos tópicos con sales metálicos (p. ex. desodorizantes con sales de aluminio, cremas de óxido de zinc…).
• Evitar o uso de produtos tópicos a base de amidón de millo ou talco en zonas de pregues.
• Evitar exposición solar e aplicar fotoprotección estrita da zona irradiada.
• Con base en diversos ensaios clínicos, recoméndase a aplicación preventiva de corticoides tópicos de mediana potencia (mometasona furoato 0,1 %, betametasona 0,1 % ou hidrocortisona 1 %), 1 vez ao día, tras cada sesión de radioterapia (nivel de evidencia 2C). Non existe evidencia suficiente para recomendar de forma sistemática outras alternativas (áloe vera, trolamina, sucralfato, ácido hialurónico ou sulfadiacina arxéntica), aínda que é posible que algunha delas poida ofrecer beneficios terapéuticos en pacientes individuais.
PREVENCIÓN SECUNDARIA
Neoplasias cutáneas primarias
A prevención secundaria das neoplasias cutáneas primarias (melanoma e cancro de pel non melanoma) pasa principalmente polo recoñecemento dos signos e síntomas guía que permiten un diagnóstico precoz do cancro cutáneo. O coñecemento destes signos clínicos non só adquire importancia entre os profesionais sanitarios, senón tamén entre a poboación xeral, xa que este último é o factor que ten un maior impacto no diagnóstico precoz das neoplasias cutáneas primarias.
No caso do melanoma, en xeral calquera lesión pigmentada de recente aparición debe ser consultada co médico de atención primaria, e a criterio deste pode ser remitida para valoración dermatolóxica clínica e dermatoscópica. Isto é especialmente importante a partir dos 35-40 anos, xa que nestas idades a aparición de novos nevos é máis infrecuente e polo tanto o risco deque unha nova lesión melanocítica sexa un melanoma é maior. Da mesma maneira, os cambiosen nevo preexistentes deben ser tamén examinados para descartar a posible malignización dun nevo previo (orixe de aproximadamente un terzo dos melanomas). A regra ABCDE resume de forma sinxela os signos guía de sospeita de melanoma en lesións pigmentadas, entendendo que se trata dunha regra básica cuxa sensibilidade e especificidade dista moito do 100%. Desde o punto de vista dermatoscópico a regra ABCD difire lixeiramente (ver táboa 1), valorándose a asimetría (puntuación 0 a 2), o bordo abrupto dividido en 8 segmentos (puntúa de 0 a 8), o número de cores (puntúa de 1 a 6), e a D refírese as estruturas dermatoscópicas presentes, como puntos, glóbulos, áreas homoxéneas, rede e ramificacións (puntúa de 1 a 5). Existen, e estanse perfeccionando, sistemas dixitales de valoración automatizada de imáxenes dermatoscópicas capturadas (CAD) que permitan una catalogación grosa das lesións pigmentadas, emitindo un informe de benignidade, lesión sospeitosa, ou malignidade, facilitando dese xeito a decisión clínica de derivación ao especialista.
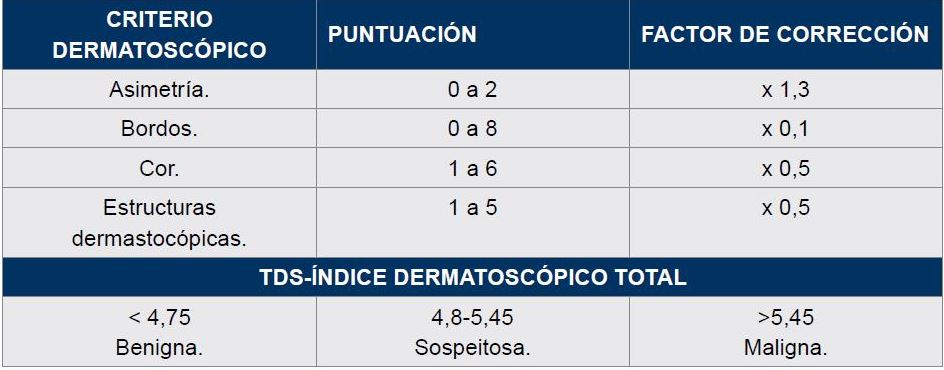
Regla do ABCD para a diferenciación dermatoscopica entre lesións melanocíticas benignas e malignas.
En canto ao cancro cutáneo non melanoma (carcinoma epidermoide e basocelular), débese sospeitar ante calquera lesión cutánea de recente aparición, habitualmente en zonas fotoexpostas en pacientes maiores de 50 anos, con dano solar crónico, e que se caractericen por: formación de escamocostra e desprendemento, sangrado, formación de erosións ou úlceras etc. Ante estes síntomas un diagnóstico precoz, aínda non tendo o impacto que ten en canto a supervivencia con respecto ao melanoma, si permite tratamentos cirúrxicos máis conservadores, con menores secuelas e morbilidade asociada.
Debemos destacar a importancia da autoexploración cutánea para a detección precoz do cancro cutáneo. O obxectivo da autoexploración cutánea é que cada persoa coñeza as características da súa pel, de maneira, que ante calquera cambio, acuda ao médico para que realice o diagnóstico e tratamento adecuados. Os cambios poden ser tanto a aparición dunha nova lesión (lunar, mancha, costra…) como variacións dunha xa existente (un lunar que cambia de forma, tamaño, cor…).
A autoexploración cutánea consiste en visualizar toda a superficie corporal incluíndo o coiro cabeludo. É recomendable realizala cada 3-6 meses e seguir sempre o mesmo método para non esquecer ningunha zona do corpo. A habitación onde se realice debe estar ben iluminada, e ter unha temperatura que lle permita á persoa estar espida. Tamén é necesario dispoñer dun espello de corpo enteiro, un de man, unha cadeira e un tallo.
Poderíanse establecer as seguintes directrices oderíanse establecer as seguintes directrices  Anexo.pdf:
Anexo.pdf:
1. Fixar na súa cara, incluíndo o nariz, os beizos, a boca e as orellas (tamén por detrás destas).
2. Revise o seu coiro cabeludo utilizando un peite pasa separar o pelo en capas. Homes: en caso de calvicie, examine todo o coiro cabeludo.
3. Revise as súas mans, as palmas e o dorso e tamén entre os dedos.
4. Levante o brazo para examinar a parte interna do brazo e a axila. A continuación, fixar no pescozo, o peito e a parte superior do corpo. Mulleres: revise a zona entre as mamas e por baixo delas.
5. U tilice un pequeno espello para examinar a caluga e as costas.
6. R evise os glúteos e a parte de atrás das pernas.
7. T ermine examinando as plantas dos pés e os espazos interdixitais.
Neoplasias cutáneas secundarias
A prevención secundaria das lesións cutáneas neoplásicas secundarias pasa loxicamente pola detección precoz dos tumores primarios que metastatizan ou se estenden por contigüidade con maior frecuencia á pel. Neste ámbito adquiren especial importancia os programas de cribado precoz das neoplasias máis prevalente: cancro de mama (mamografías periódicas bienais en mulleres maiores de 50 anos, así como instrución en técnicas de autoexame); cancro de cérvix uterino (citoloxías periódicas en función de idade e factores de risco); cancro colorrectal (sangueoculto en feces e / ou colonoscopia); cancro de próstata (PSA e / ou tacto rectal) etc.